
Le guide de la médecine et de la santé
en Afrique francophone
Suivez-nous :
 Identifiez-vous | Inscription
Identifiez-vous | Inscription

Suivez-nous :
 Identifiez-vous | Inscription
Identifiez-vous | Inscription

Le GINA (Global Initiative for Asthma) a été créé pour augmenter les connaissances sur l'asthme des professionnels de santé, des autorités sanitaires et de la communauté et pour améliorer la prévention et la prise en charge grâce à une action mondiale coordonnée.

Nous travaillons avec des professionnels de la santé, des représentants des patients et des responsables de la santé publique dans le monde entier pour réduire la prévalence de l'asthme, la morbidité et la mortalité.
Grâce à des ressources telles que des documents stratégiques fondés sur des données probantes pour la prise en charge de l'asthme, et à des événements tels que la célébration annuelle de la Journée mondiale de l'asthme, la GINA s'efforce d'améliorer la vie des personnes atteintes d'asthme aux quatre coins de la planète. Plus d'informations
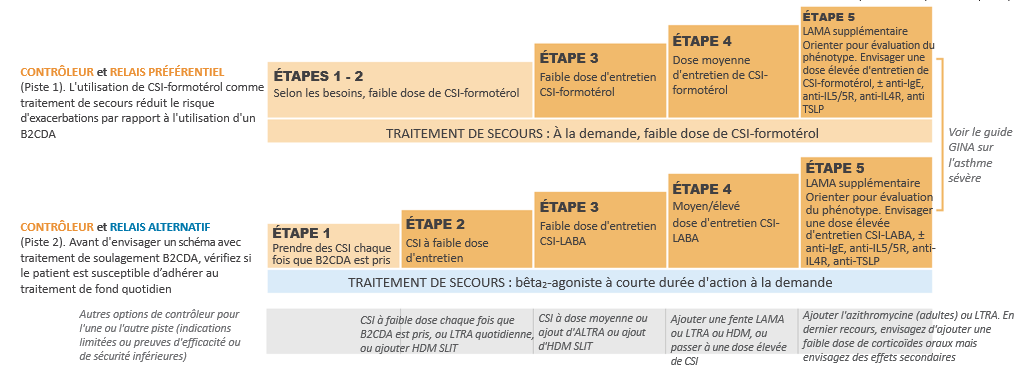
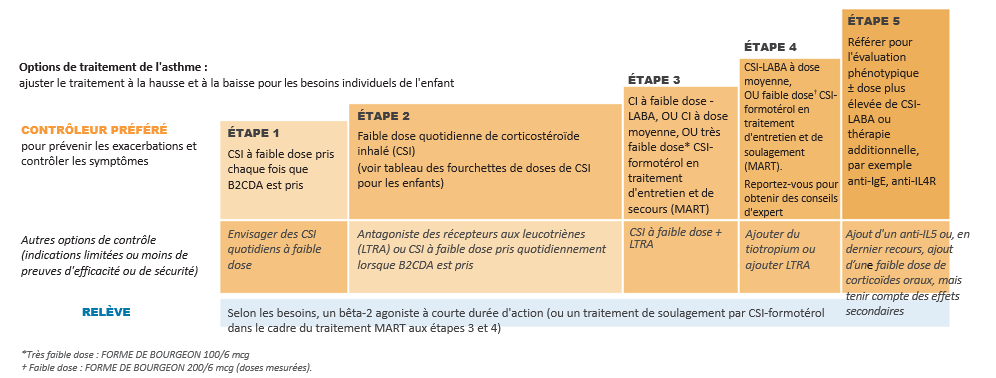
* Le dosage 100/6 µg par dose n'est pas adapté au traitement de l'asthme persistant sévère.
** Adulte ≥ 18 ans : Certains patients peuvent nécessiter jusqu’à une dose maximum de 4 inhalations deux fois par jour (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose).
*** Chez certains patients, une dose quotidienne de 2 inhalations deux fois par jour (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) peut être nécessaire.
**** Ne pas prendre plus de 6 inhalations (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) en une seule fois.
µ Egalement en 1 prise par jour : les 2 inhalations (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) peuvent être prises en une fois le matin ou le soir.
† L'utilisation préventive de Symbicort® Turbuhaler® 200/6 µg par dose pour les bronchoconstrictions induites par allergène ou lors d'effort, devrait faire l'objet d'une discussion entre le médecin et le patient : les recommandations d’utilisation doivent prendre en compte la fréquence des besoins.
# Adulte ≥ 18 ans : Certains patients peuvent nécessiter jusqu’à un maximum de 2 inhalations 2 fois/jour.
▲ Une dose totale quotidienne de plus de 8 inhalations (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) n'est généralement pas nécessaire ; toutefois une dose totale allant jusqu'à 12 inhalations (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) pourra être utilisée sur une période limitée. Il convient de fortement recommander aux patients utilisant plus de 8 inhalations (Symbicort® Turbuhaler® 100/6 et 200/6 µg par dose) par jour de prendre un avis médical. Ils devront être réévalués et leur traitement de fond reconsidéré.
1. Symbicort® Turbuhaler® 100/6 et 200/6 µg/dose
2. Symbicort® Turbuhaler® 400/12 µg/dose
3. 2024 GINA Report



Montrez cette courte vidéo à vos patients afin que l'efficacité de Symbicort® soit maximale.


SYMBICORT TURBUHALER® 100 microgrammes/6 microgrammes par dose, poudre pour inhalation
SYMBICORT TURBUHALER® 200 microgrammes/6 microgrammes par dose, poudre pour inhalation
Chaque dose nominale contient :
Chaque dose délivrée au travers de l’embout buccal contient :
Excipient à effet notoire : lactose monohydraté 810, 730 microgrammes par dose délivrée.
Poudre pour inhalation.
Poudre blanche.
SYMBICORT TURBUHALER® est indiqué en traitement continu de l'asthme persistant, dans les situations où l’administration par voie inhalée d’un médicament associant un corticoïde et un bronchodilatateur β2 mimétique de longue durée d’action est justifiée :
ou
Note : le dosage SYMBICORT TURBUHALER® 100 microgrammes/6 microgrammes par dose n’est pas adapté au traitement de l’asthme persistant sévère.
SYMBICORT TURBUHALER® est indiqué en traitement symptomatique de la BPCO chez les adultes âgés de 18 ans et plus dont le VEMS (mesuré après administration d’un bronchodilatateur) est inférieur à 70% de la valeur théorique et ayant des antécédents d’exacerbations malgré un traitement bronchodilatateur continu (voir également la rubrique Mises en garde spéciales et précautions d’emploi).
Voie inhalée
SYMBICORT TURBUHALER® ne doit pas être utilisé pour l’initiation d’un traitement antiasthmatique.
La posologie est individuelle. Le dosage de SYMBICORT TURBUHALER® sera prescrit en fonction de la sévérité de la maladie.
Que ce soit à l’initiation ou pendant les phases d’adaptation du traitement de fond, si les dosages disponibles de l’association fixe de SYMBICORT TURBUHALER® ne permettent pas d’ajuster la posologie de chacun des principes actifs en fonction de l’état clinique du patient, β2 mimétique et/ou corticostéroïdes devront être administrés individuellement.
Il convient de toujours rechercher la posologie minimale efficace permettant d'obtenir le contrôle des symptômes.
Le médecin vérifiera régulièrement que le dosage de SYMBICORT TURBUHALER® prescrit est adapté pour un traitement optimal du patient. Lorsque celui-ci est obtenu avec la posologie minimale recommandée, l’administration d’un corticoïde seul pourra être envisagée comme étape suivante dans la recherche du traitement minimal efficace.
Il existe deux modalités thérapeutiques d’administration de SYMBICORT TURBUHALER® 100/6 et 200 microgrammes/6 microgrammes par dose :
Il convient d’informer les patients qu’ils doivent avoir en permanence à leur disposition leur bronchodilatateur d’action rapide en traitement de secours pour soulager les symptômes aigus d’asthme.
SYMBICORT TURBUHALER® 100/6 et 200/6 µg par dose :
SYMBICORT TURBUHALER® 100/6 µg par dose :
SYMBICORT TURBUHALER® 200/6 µg par dose :
SYMBICORT TURBUHALER® 100/6 et 200/6 µg par dose :
En pratique courante, lorsque les symptômes ont régressé avec deux prises quotidiennes, un rythme d’administration en une prise par jour peut éventuellement être envisagé dans le cadre de la recherche de la dose minimale efficace si le médecin estime nécessaire de maintenir un traitement par bronchodilatateur longue durée d’action en combinaison avec un corticoïde inhalé pour le contrôle des symptômes.
Une augmentation de la consommation de bronchodilatateur à action rapide est le signe d’une déstabilisation de la maladie sous-jacente et nécessite une réévaluation du traitement de l’asthme.
Enfants de moins de 6 ans : en raison de données limitées, SYMBICORT TURBUHALER® n’est pas recommandé chez les enfants de moins de 6 ans.
Les patients prennent quotidiennement SYMBICORT TURBUHALER® en traitement continu de fond et utilisent aussi SYMBICORT TURBUHALER® en cas de besoin en réponse à la survenue de symptômes d’asthme pour les soulager. Les patients devront être informés qu’ils doivent avoir en permanence SYMBICORT TURBUHALER® à leur disposition en traitement de secours.
L’utilisation de SYMBICORT TURBUHALER® en traitement continu de fond et pour soulager les symptômes d’asthme sera envisagée notamment chez des patients :
Une surveillance médicale attentive des effets indésirables dose-dépendants est nécessaire chez les patients consommant de façon fréquente des doses journalières élevées de SYMBICORT TURBUHALER® pour soulager leurs symptômes d’asthme.
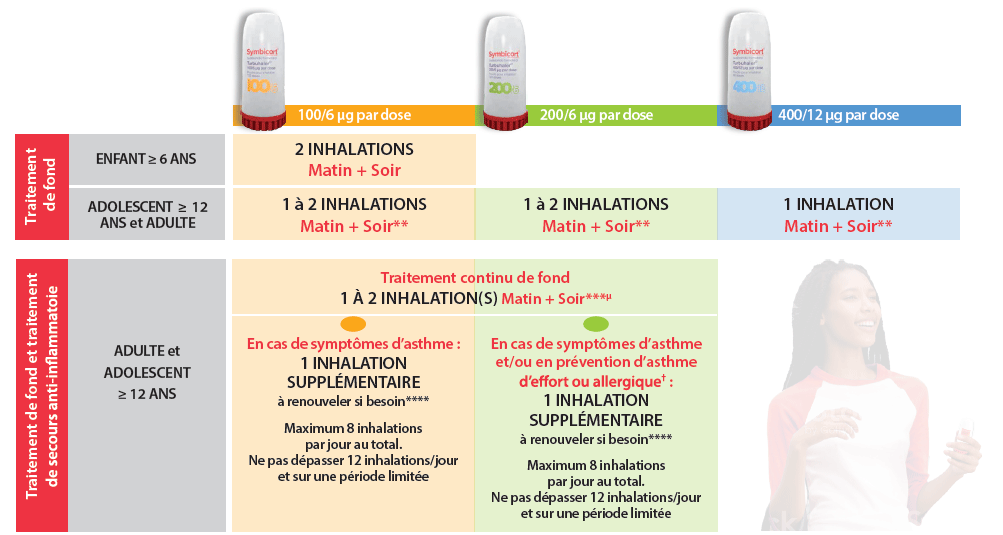
Adultes et adolescents (12 ans et plus)
La dose recommandée en traitement continu de fond est de 2 inhalations par jour, administrées en deux prises par jour (1 inhalation matin et soir), ou en une prise (2 inhalations le matin ou le soir). Chez certains patients, une dose quotidienne de fond de 2 inhalations deux fois par jour peut être nécessaire.
En cas de besoin, pour soulager les symptômes, les patients prendront 1 inhalation supplémentaire de SYMBICORT TURBUHALER®. Si les symptômes persistent après quelques minutes, l’inhalation sera renouvelée.
Ne pas prendre plus de 6 inhalations en une seule fois.
Une dose totale quotidienne de plus de 8 inhalations n’est généralement pas nécessaire ; toutefois, une dose totale allant jusqu’à 12 inhalations pourra être utilisée sur une période limitée. Il convient de fortement recommander aux patients utilisant plus de 8 inhalations par jour de prendre un avis médical. Ils devront être réévalués et leur traitement de fond reconsidéré.
Enfants de moins de 12 ans
Chez les enfants, il n’est pas recommandé d’utiliser SYMBICORT TURBUHALER® selon la modalité thérapeutique décrite ci-dessus au paragraphe B : utilisation de SYMBICORT TURBUHALER® à la fois en traitement continu de fond et pour soulager les symptômes d’asthme.
Adultes : 2 inhalations deux fois par jour.
Populations à risque
Il n’y a pas de recommandations posologiques particulières chez les sujets âgés.
Aucune donnée n’est disponible concernant l’utilisation de SYMBICORT TURBUHALER® chez les patients insuffisants rénaux ou insuffisants hépatiques. Néanmoins, compte tenu du métabolisme essentiellement hépatique du budésonide et du formotérol, une augmentation de l’exposition systémique chez les insuffisants hépatiques sévères, est présagée.
Le fonctionnement du dispositif est lié à l'inspiration : la poudre contenue dans le récipient est délivrée dans les voies aériennes lorsque le patient inspire au travers de l’embout buccal.
Il convient de recommander au patient :
Il convient d’informer le patient sur le fait que la quantité de produit délivrée au cours de chaque inhalation étant très faible, l’administration ou le goût du médicament ne sont le plus souvent pas perçus.
Coût du traitement par inhalation
Hypersensibilité à la (aux) substance(s) active(s) ou à l'un des excipients (le lactose peut contenir des protéines de lait en faible quantité).
Avant l’arrêt du traitement, les doses devront être diminuées progressivement, le traitement ne devant pas être arrêté brutalement.
Si le contrôle des symptômes reste insuffisant à la suite du traitement par SYMBICORT TURBUHALER® ou si le patient dépasse les doses maximales recommandées de SYMBICORT TURBUHALER®, la thérapeutique devra être réévaluée (voir rubrique Posologie).
Une détérioration soudaine ou progressive du contrôle des symptômes d’asthme ou de BPCO nécessite un avis médical urgent car elle peut annoncer une évolution vers un état clinique grave engageant le pronostic vital. Il conviendra alors d'envisager une augmentation de la corticothérapie (avec par exemple une cure de corticoïdes oraux) ou une antibiothérapie en cas d’infection.
Il convient d’informer les patients qu’ils doivent avoir en permanence à leur disposition leur inhalateur de secours, c’est-à-dire : soit SYMBICORT TURBUHALER® (pour les patients asthmatiques utilisant SYMBICORT TURBUHALER®< à la fois en traitement de fond et pour soulager les symptômes d’asthme), soit un bronchodilatateur d’action rapide (pour tous les patients utilisant SYMBICORT TURBUHALER® uniquement en traitement de fond).
Il conviendra de rappeler au patient de prendre le traitement continu de fond par SYMBICORT TURBUHALER® selon la prescription médicale, même en l’absence de symptômes. L’utilisation de SYMBICORT TURBUHALER® en traitement préventif, par exemple avant un effort, n’a pas été étudiée. La prise de SYMBICORT TURBUHALER® « à la demande » ne doit s’envisager qu’en réponse à la survenue de symptômes d’asthme dans le but de les soulager, mais elle ne doit pas correspondre à une utilisation préventive systématique telle que pour la prévention de l’asthme d’effort. Pour une telle utilisation, il convient d’avoir recours à un médicament contenant un bronchodilatateur d’action rapide seul.
Dès que les symptômes de l’asthme sont contrôlés, une diminution progressive de la dose de SYMBICORT TURBUHALER® doit être envisagée. Il est important que les patients soient suivis régulièrement lors de la phase de réduction du traitement. La dose minimale efficace de SYMBICORT TURBUHALER® doit être utilisée (voir rubrique Posologie).
Le traitement par SYMBICORT TURBUHALER® ne doit pas être initié pendant une exacerbation, une aggravation significative ou une déstabilisation aiguë de l’asthme.
Des évènements indésirables graves liés à l’asthme et des exacerbations peuvent survenir au cours du traitement par SYMBICORT TURBUHALER®. Il convient d’informer les patients que si les symptômes de l’asthme persistent ou s’aggravent au cours du traitement par SYMBICORT TURBUHALER®, ils doivent continuer leur traitement et prendre avis auprès de leur médecin.
Il n’y a pas de données issues d’une étude clinique avec SYMBICORT TURBUHALER® réalisée chez des patients présentant une BPCO avec un VEMS pré-bronchodilatateur > 50% de la valeur théorique et un VEMS post-bronchodilatateur < 70% de la valeur théorique (voir rubrique Propriétés pharmacodynamiques).
Comme avec d’autres produits inhalés, un bronchospasme paradoxal peut survenir après la prise, se traduisant par une augmentation immédiate des sifflements bronchiques et de la dyspnée. Le bronchospasme paradoxal cède avec un bronchodilatateur d’action rapide qui devra être administré immédiatement. La survenue d’un bronchospasme paradoxal doit conduire à un arrêt du traitement par SYMBICORT TURBUHALER®< et à un examen clinique du patient. La conduite thérapeutique devra être réévaluée pour envisager si nécessaire les alternatives thérapeutiques (voir rubrique Effets indésirables).
La corticothérapie inhalée peut entraîner des effets systémiques, en particulier lors de traitements à fortes doses ou prolongés. La survenue de ces effets est néanmoins beaucoup moins probable qu’au cours d’une corticothérapie orale. Il peut être observé un syndrome de Cushing, un tableau Cushingoïde, une freination de la fonction surrénalienne, un retard de croissance chez l’enfant et l’adolescent, une diminution de la densité minérale osseuse, une cataracte et un glaucome, et plus rarement des troubles psychologiques ou comportementaux incluant hyperactivité psychomotrice, troubles du sommeil, anxiété, dépression ou agressivité (particulièrement chez les enfants) (voir rubrique Effets indésirables).
Il convient de garder en mémoire les effets potentiels sur la densité minérale osseuse en particulier chez les patients recevant de fortes doses de corticoïdes par voie inhalée au long cours et présentant des facteurs de risque d’ostéoporose. Il n’a pas été mis en évidence d’effets significatifs sur la densité minérale osseuse, au cours d’études cliniques à long terme, effectuées chez des enfants recevant en moyenne 400 µg/j (dose nominale) de budésonide ou chez des adultes recevant 800 µg/j (dose nominale) de budésonide. Aucune donnée n’est disponible concernant l’effet de SYMBICORT TURBUHALER® à des doses plus élevées.
En cas de suspicion d’inhibition des fonctions surrénaliennes liée à une corticothérapie préalable par voie générale, une attention particulière sera portée lors de la mise en route d’un traitement par SYMBICORT TURBUHALER®.
L’administration de budésonide par voie inhalée permet généralement la diminution du recours aux corticoïdes oraux, cependant, lors du sevrage de la corticothérapie orale, les patients peuvent rester à risque de réponse surrénalienne altérée pendant une durée très prolongée. Le retour à la normale de la fonction cortico-surrénalienne peut parfois être très long après l’arrêt de la corticothérapie orale. Les patients cortico-dépendants par voie orale mis sous budésonide inhalé peuvent être à risque d’altération de la fonction cortico-surrénalienne pendant une durée très prolongée. Dans ce cas, une surveillance régulière de la fonction de l’axe hypothalamo-hypophyso-surrénalien (HHS) doit être réalisée.
Un traitement prolongé par corticoïdes inhalés à doses élevées, notamment à des doses supérieures à celles recommandées, peut également entraîner une insuffisance surrénalienne cliniquement significative. Une corticothérapie de supplémentation adaptée peut s’avérer nécessaire dans les situations de stress telles qu’une infection sévère ou une intervention chirurgicale. La réduction rapide de la dose de corticoïdes peut induire une insuffisance surrénalienne aiguë. Les symptômes et les signes d’une insuffisance surrénalienne aiguë sont parfois peu spécifiques : anorexie, douleurs abdominales, perte de poids, fatigue, céphalées, nausées, vomissements, perte de connaissance, convulsions, hypotension et hypoglycémie.
La corticothérapie orale de supplémentation ou le traitement par budésonide inhalé ne doivent pas être arrêtés brusquement.
Lors du remplacement d'une corticothérapie orale par SYMBICORT TURBUHALER®, l’action systémique du corticoïde est diminuée ce qui peut se traduire par la réapparition de symptômes allergiques et/ou rhumatologiques tels que rhinite, eczéma et/ou douleurs musculaires et articulaires. Un traitement spécifique devra être instauré dans ces situations. Une insuffisance glucocorticostéroïde doit être suspectée si, dans de rares cas, les symptômes suivants surviennent : fatigue, céphalée, nausée et vomissements. Dans ces situations, une augmentation temporaire des doses de corticoïdes oraux peut parfois être nécessaire.
Afin de prévenir le risque de candidose oro-pharyngée (voir rubrique Effets indésirables), il sera recommandé au patient de se rincer la bouche à l'eau après chaque prise du médicament administré en traitement continu de fond. En cas de candidose oro-pharyngée, les patients devront également se rincer la bouche à l’eau après les inhalations réalisées « à la demande ».
Il convient d’éviter l’administration concomitante d’itraconazole, de ritonavir ou d’un autre inhibiteur puissant de l’isoenzyme CYP3A4 (voir rubrique Interactions). Si ces traitements ne peuvent être évités, l’intervalle de temps entre leur administration et celle de SYMBICORT TURBUHALER® devra être le plus long possible. L’utilisation de SYMBICORT TURBUHALER® à la fois pour le traitement continu de fond et « à la demande » pour soulager les symptômes d’asthme n’est pas recommandée chez les patients traités par les médicaments inhibiteurs puissants de l’isoenzyme CYP3A4.
SYMBICORT TURBUHALER® doit être administré avec précaution chez les patients présentant les pathologies suivantes : thyrotoxicose, phéochromocytome, diabète sucré, hypokaliémie non-traitée, cardiomyopathie obstructive, sténose aortique sous-valvulaire idiopathique, hypertension artérielle sévère, anévrisme ou autres troubles cardiovasculaires graves, telle que cardiopathie ischémique, tachyarythmies ou insuffisance cardiaque sévère.
La prudence est requise chez les patients présentant un prolongement de l'intervalle QTc. Le formotérol lui-même peut induire un prolongement de l’intervalle QTc.
L’intérêt de la corticothérapie inhalée et la dose administrée devront être réévalués en cas de tuberculose pulmonaire active ou quiescente, d’infections fongique ou virale des voies aériennes.
Une hypokaliémie susceptible d’entraîner des conséquences graves peut être observée après administration de doses élevées de β2 mimétiques. L’administration concomitante de β2 mimétiques avec des médicaments ayant un effet hypokaliémiant ou pouvant potentialiser cet effet comme les dérivés xanthiques, les corticoïdes ou les diurétiques peut induire une augmentation du risque d’hypokaliémie. La prudence est particulièrement recommandée en cas d'asthme instable avec recours variable aux bronchodilatateurs à la demande, en cas d’asthme aigu grave du fait de l’hypoxémie qui majore le risque vital, et dans toutes autres situations susceptibles d’augmenter le risque d’hypokaliémie, il est recommandé de surveiller la kaliémie dans tous ces cas.
Comme avec tous les β2 mimétiques, des contrôles supplémentaires de la glycémie peuvent être justifiés chez les patients diabétiques.
Une perturbation visuelle peut être signalée lors d’une utilisation systémique et topique de corticoïdes. Si un patient présente des symptômes tels qu’une vision trouble ou d'autres troubles visuels, le patient doit être dirigé vers un ophtalmologiste afin d'évaluer les causes possibles, ce qui peut inclure la cataracte, le glaucome ou des maladies rares et des maladies telles que la choriorétinopathie séreuse centrale (CRSC), qui ont été rapportés après utilisation de corticoïdes systémiques et topiques.
SYMBICORT TURBUHALER®contient du lactose (<1 mg/dose). En général, les faibles quantités administrées n’ont pas de conséquence chez les personnes intolérantes au lactose. Cet excipient peut néanmoins contenir des protéines de lait en faible quantité pouvant être à l’origine de réactions allergiques.
L’attention des sportifs sera attirée sur le fait que cette spécialité contient deux principes actifs pouvant induire une réaction positive des tests pratiqués lors des contrôles antidopage.
Il est recommandé de surveiller régulièrement la croissance des enfants recevant des corticoïdes inhalés à long terme. En cas de ralentissement de la croissance, le traitement devra être réévalué en vue de réduire, si possible, la dose du corticoïde inhalé à la dose minimale efficace permettant le maintien du contrôle de l’asthme. Les bénéfices de la corticothérapie et les risques possibles de ralentissement de la croissance doivent être soigneusement évalués. L’avis d’un spécialiste pneumopédiatre peut être requis.
Des données limitées issues d’études cliniques à long terme suggèrent que la plupart des enfants et des adolescents traités par du budésonide inhalé atteindront leur taille adulte prédite. Toutefois, il a été observé un léger ralentissement initial mais transitoire de la croissance (environ 1 cm), généralement pendant la première année de traitement.
Une augmentation de l’incidence des cas de pneumonie, ayant ou non nécessité une hospitalisation, a été observée chez les patients présentant une BPCO et recevant une corticothérapie inhalée. Bien que cela ne soit pas formellement démontré dans toutes les études cliniques disponibles, ce risque semble augmenter avec la dose de corticoïde administré.
Les données disponibles ne permettent pas de considérer que le niveau du risque de survenue de pneumonie varie en fonction du corticostéroïde inhalé utilisé.
Il convient de rester vigilant chez les patients présentant une BPCO, les symptômes de pneumonie pouvant s'apparenter aux manifestations cliniques d'une exacerbation de BPCO.
Le tabagisme, un âge avancé, un faible indice de masse corporelle (IMC) ainsi que la sévérité de la BPCO sont des facteurs de risques de survenue de pneumonie.
Une augmentation significative des taux sanguins de budésonide peut être observée avec les inhibiteurs puissants du CYP3A4 (ex : kétoconazole, itraconazole, voriconazole, posaconazole, clarithromycine, télithromycine, néfazodone et inhibiteurs des protéases du VIH). La prise concomitante de ces médicaments doit être évitée. Si cette association ne peut être évitée, un intervalle de temps suffisamment long devra être respecté entre l’administration de l’inhibiteur du CYP3A4 et celle du budésonide (voir rubrique Mises en garde spéciales et précautions d’emploi).
L’utilisation de SYMBICORT TURBUHALER® à la fois pour le traitement continu de fond et « à la demande » pour soulager les symptômes d’asthme n’est pas recommandée chez les patients traités par les médicaments inhibiteurs puissants de l’isoenzyme CYP3A4.
Les concentrations plasmatiques de budésonide ont été 6 fois plus importantes lors de l’administration concomitante de budésonide par voie orale (dose unique de 3 mg) et de kétoconazole 200 mg une fois par jour. Lorsque le kétoconazole était administré 12 heures après le budésonide, les concentrations plasmatiques du budésonide n’étaient que 3 fois plus importantes, traduisant une diminution de l’interaction pharmacocinétique lorsque les produits sont administrés à distance.
Concernant cette interaction, des données limitées avec le budésonide administré à forte dose indiquent également une augmentation significative des taux plasmatiques (en moyenne d’un facteur 4) en cas d’administration concomitante d’itraconazole 200 mg en une prise par jour et de budésonide inhalé (une dose unique de 1000 µg).
Les bêta-bloquants peuvent diminuer ou inhiber les effets du formotérol. Sauf en cas de nécessité absolue, les bêta-bloquants (même en collyres) doivent être évités au cours du traitement par SYMBICORT TURBUHALER®.
L'administration concomitante de quinidine, de disopyramide, de procaïnamide, de phénothiazine, d'antihistaminiques (terfénadine), et d'antidépresseurs tricycliques peut favoriser l’allongement de l'intervalle QTc et majorer le risque d'arythmies ventriculaires.
De plus, la L-Dopa, la L-thyroxine, l'ocytocine et l'alcool peuvent diminuer la tolérance cardiaque aux β2 mimétiques.
L'administration concomitante d'IMAO, ou de produits ayant des propriétés similaires tels que la furazolidone et la procarbazine, peut favoriser les poussées hypertensives.
Le risque d'arythmie est augmenté chez les patients recevant des anesthésiques volatils halogénés.
L'administration concomitante d'autres bêta-adrénergiques ou d’anticholinergiques peut potentialiser les effets bronchodilatateurs.
L’existence d’une hypokaliémie augmente le risque d’arythmie chez les patients recevant un traitement par des digitaliques.
L'hypokaliémie peut résulter d'un traitement par bêta-2 agoniste et peut être potentialisée par un traitement concomitant avec des dérivés de la xanthine, des corticoïdes et des diurétiques (voir rubrique Mises en garde spéciales et précautions d’emploi).
Il n’a pas été mis en évidence d’interaction du budésonide ou du formotérol avec les autres médicaments utilisés pour le traitement de l’asthme.
Les études d’interaction n’ont été réalisées que chez l’adulte.
Il n'y a pas de donnée clinique disponible concernant l’utilisation de SYMBICORT TURBUHALER® ou de l’association de formotérol et budésonide lors de la grossesse. Au cours d’un essai sur le développement embryo-fœtal chez le rat, il n’a pas été mis en évidence d’effet spécifique lié à l’association.
Il n’y a pas de données fiables concernant l'utilisation du formotérol chez la femme enceinte. Au cours des études animales, le formotérol a entraîné des effets indésirables lors d’exposition systémique très élevée (voir rubrique Données de sécurité préclinique).
Les données disponibles pour environ deux mille grossesses, n’ont pas révélé d’augmentation du risque tératogène associé à l’utilisation du budésonide inhalé. Chez l’animal, les glucocorticoïdes induisent des malformations (voir rubrique Données de sécurité préclinique). Toutefois ces observations ne sont pas extrapolables à la femme enceinte aux doses thérapeutiques.
Chez l'animal l’administration de glucocorticoïdes à doses élevées mais inférieures aux doses tératogènes pendant la période prénatale a entraîné un risque accru de retard de croissance intra-utérine, et de maladies cardiovasculaires à l'âge adulte, une diminution prolongée de la densité en glucorécepteurs, une altération de la recapture des neuromédiateurs et des modifications du comportement.
SYMBICORT TURBUHALER® ne sera utilisé chez la femme enceinte que si nécessaire. Il conviendra de toujours rechercher la dose minimale efficace permettant le contrôle des symptômes d’asthme.
Le budésonide est excrété dans le lait maternel. Toutefois, aux doses thérapeutiques, il n’est pas attendu de retentissement sur l’enfant allaité. En clinique humaine, aucune donnée n’est disponible sur le passage du formotérol dans le lait maternel. Chez le rat, de faibles quantités de formotérol ont été retrouvées dans le lait. En conséquence, l’utilisation de SYMBICORT TURBUHALER® au cours de l’allaitement ne sera envisagée que si nécessaire.
Il n’y a pas de données disponibles sur l’effet potentiel du budésonide sur la fertilité. Les études de reproduction chez l’animal avec le formotérol ont montré une tendance à la diminution de la fertilité chez les rats mâles lors d’une forte exposition systémique (voir rubrique Données de sécurité préclinique).
SYMBICORT TURBUHALER® n'a pas d'influence, ou une influence négligeable sur l'aptitude à conduire des véhicules ou à utiliser des machines.
SYMBICORT TURBUHALER® contenant du budésonide et du formotérol, les effets indésirables sont les mêmes que ceux observés pour chacun des principes actifs. Aucun effet indésirable inattendu n’est apparu lors de l'administration concomitante des deux principes actifs. Les évènements les plus fréquemment observés sont ceux qui sont liés à l’effet β2 mimétique, tels que tremblements et palpitations. Ils sont le plus souvent transitoires et régressent lors de la poursuite du traitement.
Les événements indésirables imputables au budésonide ou au formotérol sont présentés ci-après par classe-organe et par fréquence. Les fréquences sont définies telles que : très fréquents (≥ 1/10), fréquents (≥ 1/100 et < 1/10), peu fréquents (≥ 1/1000 et < 1/100), rares (≥ 1/10 000 et < 1/1000) et très rares (< 1/10 000).
| Classe-organe | Fréquence | Effet indésirable |
|---|---|---|
| Troubles cardiaques | Fréquent | Palpitations |
| Peu fréquent | Tachycardie | |
| Rare | Arythmies cardiaques telles que : fibrillation auriculaire, tachycardie supraventriculaire, extrasystoles | |
| Très rare | Angor, allongement de l'intervalle QTc | |
| Troubles endocriniens | Très rare | Signes ou symptômes d'effets systémiques des glucocorticoïdes tels que : Syndrome de Cushing, inhibition des fonctions surrénaliennes, retard de croissance, diminution de la densité minérale osseuse |
| Troubles oculaires | Peu fréquent | Vision trouble (voir rubrique Mises en garde spéciales et précautions d'emploi) |
| Très rare | Cataracte et glaucome | |
| Troubles gastro-intestinaux | Peu fréquent | Nausées |
| Troubles du système immunitaire | Rare | Réaction d'hypersensibilité immédiate et retardée, telle que : exanthème, urticaire, prurit, dermatite, angioedème et réaction anaphylactique |
| Infections et infestations | Fréquent | Candidose oro-pharyngée, pneumonie (chez les patients atteints de BPCO) |
| Troubles du métabolisme et de la nutrition | Rare | Hypokaliémie |
| Très rare | Hyperglycémie | |
| Troubles musculo-squelettiques et systémiques | Peu fréquent | Crampes musculaires |
| Troubles du système nerveux | Fréquent | Céphalées, tremblements |
| Peu fréquent | Etourdissements | |
| Très rare | Dysgueusie | |
| Troubles psychiatriques | Peu fréquent | Agressivité, hyperactivité psychomotrice, anxiété, troubles du sommeil |
| Très rare | Dépression, troubles du comportement (principalement chez les enfants) | |
| Troubles respiratoires, thoraciques et médiastinaux | Fréquent | Irritation légère de la gorge, toux, raucité de la voix |
| Rare | Bronchospasme | |
| Troubles de la peau et du tissu sous-cutané | Peu fréquent | Ecchymoses |
| Troubles vasculaires | Très rare | Modification de la pression artérielle |
La survenue de candidoses oropharyngées est liée à un dépôt du médicament sur les muqueuses. Afin de réduire leur risque d’apparition, il est recommandé au patient de se rincer la bouche à l’eau après chaque dose du traitement de fond. En général, la candidose oropharyngée peut être traitée par un antifongique local sans qu’il soit nécessaire d’arrêter le traitement par corticoïde inhalé. Si une candidose oropharyngéee survient, les patients devront également se rincer la bouche à l’eau après les inhalations prises en cas de besoin pour soulager les symptômes de l’asthme.
Comme avec les autres produits inhalés, un bronchospasme paradoxal peut survenir dans de très rares cas (chez moins de 1 personne sur 10 000) se manifestant par une augmentation du sifflement bronchique et de la dyspnée à la suite de l’inhalation de la poudre. Le bronchospasme paradoxal cède avec la prise d’un bronchodilatateur d’action rapide, administré immédiatement. Le traitement par SYMBICORT TURBUHALER® doit être arrêté immédiatement et après examen clinique du patient, il conviendra d’envisager les alternatives thérapeutiques si nécessaire (voir rubrique Mises en garde spéciales et précautions d’emploi).
La corticothérapie inhalée peut entraîner des effets systémiques, en particulier lors de traitements prolongés à fortes doses. La survenue de ces effets est néanmoins beaucoup moins probable qu’au cours d’une corticothérapie orale. Les effets systémiques possibles incluent : syndrome de Cushing, tableau Cushingoïde, freination de la fonction surrénalienne, retard de croissance chez l’enfant et l’adolescent, diminution de la densité minérale osseuse, cataracte et glaucome.
Une susceptibilité accrue aux infections et une diminution de la capacité à s’adapter aux situations de stress peuvent également être observées. Ces effets sont probablement dépendants de la dose, de la durée d’exposition, d’un traitement concomitant ou antérieur par corticostéroïdes et varient en fonction de la sensibilité individuelle.
Le traitement par β2 mimétique peut entraîner une augmentation des taux sanguins d’insuline, d’acides gras libres, glycérol et corps cétoniques.
Il est recommandé de surveiller régulièrement la croissance des enfants recevant des corticoïdes inhalés à long terme (voir rubrique Mises en garde spéciales et précautions d’emploi).
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration.
Les symptômes d’un surdosage en formotérol sont ceux d’une exacerbation des effets β2 mimétique : tremblements, céphalées, palpitations. Les symptômes rapportés de cas isolés sont tachycardie, hyperglycémie, hypokaliémie, allongement de l’intervalle QTC, arythmie, nausées et vomissements. Une surveillance clinique et un traitement symptomatique sont préconisés. L’administration de 90 microgrammes sur 3 heures chez des patients ayant une obstruction bronchique n’a pas entraîné de conséquences cliniques en termes de sécurité.
Un surdosage aigu en budésonide, même à dose très élevée, ne constitue pas une urgence vitale. L’administration chronique de doses supérieures aux doses recommandées entraîne le risque d’apparition d’effets glucocorticoïdes systémiques, tels qu’hypercorticisme et freination surrénalienne.
Si le traitement par SYMBICORT TURBUHALER® doit être interrompu en raison d’un surdosage du composant formotérol, le remplacement par un traitement corticoïde inhalé approprié doit être envisagé.
Groupe pharmacothérapeutique : MEDICAMENTS POUR LES SYNDROMES OBSTRUCTIFS DES VOIES AERIENNES : ADRENERGIQUES, MEDICAMENTS POUR INHALATION
Code ATC : R03AK07
(R : système respiratoire)
SYMBICORT TURBUHALER® contient 2 principes actifs de mécanisme d’action différents (formotérol et budésonide) exerçant un effet additif sur la diminution des exacerbations d’asthme. Les propriétés spécifiques du budésonide et du formotérol permettent à l’association d’être utilisée dans l’asthme soit, à la fois en traitement continu de fond et « à la demande » pour soulager les symptômes d’asthme, soit seulement pour le traitement continu de fond.
Le budésonide est un glucocorticoïde, qui, lorsqu’il est inhalé, exerce un effet anti-inflammatoire dose-dépendant au niveau des voies aériennes, résultant en une diminution des symptômes et des exacerbations d’asthme. Le budésonide par voie inhalée a moins d’effets indésirables sévères que les corticoïdes administrés par voie générale. Le mécanisme d’action exact à l’origine de l’effet anti-inflammatoire exercé par les glucocorticoïdes n’est pas connu.
Le formotérol est un agoniste sélectif des récepteurs β2 adrénergiques qui, lorsqu’il est inhalé, entraîne une relaxation rapide et de longue durée des muscles lisses bronchiques chez les patients présentant une broncho-constriction réversible. L’effet bronchodilatateur est dose-dépendant et se produit dans les 1 à 3 minutes. La durée de l’effet après administration d’une dose unique persiste pendant au moins 12 heures.
Efficacité clinique de l’association budésonide/formotérol en traitement continu de fond
Au cours des essais cliniques réalisés chez l’adulte, il a été mis en évidence une amélioration du contrôle de l’asthme et de la fonction respiratoire, et une réduction des exacerbations lorsque le formotérol était ajouté au traitement par budésonide.
Dans deux études de 12 semaines, l'effet de l’association budésonide/formotérol sur la fonction respiratoire était comparable à celui d'un traitement associant budésonide et formotérol, administrés séparément, et supérieur à celui d’un traitement par budésonide seul. Dans tous les groupes de patients comparés, un β2 mimétique courte durée d’action était utilisé à la demande. Il n'a pas été observé d’épuisement de l’effet thérapeutique du traitement au cours du temps.
Deux études pédiatriques de 12 semaines ont été conduites ; 265 enfants âgés de 6 à 11 ans ont reçu un traitement continu de fond par budésonide/formotérol (2 inhalations de 100 microgrammes/6 microgrammes par dose deux fois par jour) et en cas de besoin, par un β2 mimétique courte durée d’action. Dans les deux études, la fonction respiratoire a été améliorée et le traitement a été bien toléré en comparaison à un traitement par budésonide seul à doses équivalentes.
Efficacité clinique de l’association budésonide/formotérol utilisée à la fois en traitement continu de fond et en cas de besoin pour soulager les symptômes aigus d’asthme
Un total de 12076 patients asthmatiques a été inclus dans 5 études cliniques d’efficacité et de tolérance, en double-aveugle, pendant 6 à 12 mois (4447 ont été randomisés et ont reçu l’association budésonide/formotérol en traitement de fond et de la crise). Pour être inclus, les patients devaient être symptomatiques malgré l’utilisation de glucocorticoïdes inhalés.
Comparativement aux autres traitements, dans les 5 études, l’association budésonide/formotérol, administré en traitement de fond et « à la demande » pour soulager les symptômes d’asthme, a significativement réduit le nombre d’exacerbations sévères d’un point de vue statistique et clinique. Les traitements comparateurs étaient entre autres : budésonide/formotérol en traitement de fond à une dose plus élevée avec la terbutaline comme traitement de secours (étude 735) et budésonide/formotérol à la même dose, avec formotérol ou terbutaline comme traitements de secours (étude 734) (voir tableau 1). Dans l’étude 735, la fonction respiratoire, le contrôle des symptômes et l’utilisation du traitement de la crise étaient similaires dans tous les groupes de traitement. Dans l’étude 734, les symptômes et la consommation de médicaments de « secours » étaient réduits, la fonction respiratoire améliorée, pour le schéma budésonide/formotérol utilisé à la fois en traitement continu de fond et « à la demande » pour soulager les symptômes d’asthme, par rapport aux deux traitements de comparaison. Sur les 5 études regroupées, les patients recevant budésonide/formotérol à la fois en traitement continu de fond et pour soulager les symptômes n’ont pas consommé de médicaments de secours sur en moyenne 57% du temps de traitement. Il n’y a eu aucun signe de développement de tachyphylaxie au cours du temps.
| N° d'étude, Durée | Traitements | N | Exacerbations sévèresa | |
|---|---|---|---|---|
| Nombre d'exacerbations | Exacerbations par patient-année | |||
| Etude 735 6 mois |
Budésonide/formotérol 200/6 µg deux fois par jour + budésonide/formotérol 200/6 µg à la demande | 1103 | 125 | 0,23b |
| Budésonide/formotérol 400/12 µg deux fois par jour + terbutaline 0,4 mg à la demande | 1099 | 173 | 0,32 | |
| Salmétérol/fluticasone 2 x 25/125 µg deux fois par jour + terbutaline 0,4 mg à la demande | 1119 | 208 | 0,38 | |
| Etude 734 12 mois |
Budésonide/formotérol 200/6 µg deux fois par jour + budésonide/formotérol 200/6 µg à la demande | 1107 | 194 | 0,19b |
| Budésonide/formotérol 200/6 µg deux fois par jour + formotérol 6 µg à la demande | 1137 | 296 | 0,29 | |
| Budésonide/formotérol 200/6 µg deux fois par jour + terbutaline 0,4 mg à la demande | 1138 | 377 | 0,37 | |
a) Définies comme hospitalisation/recours aux services d’urgences ou traitement par glucocorticoïdes oraux
b) La réduction du taux d’exacerbations est statistiquement significative (p < 0,01) pour les deux comparaisons
Dans 2 autres études réalisées chez des patients présentant une crise d’asthme aiguë, l’association budésonide/formotérol a montré un soulagement rapide et efficace de la bronchoconstriction similaire au salbutamol et au formotérol.
Une efficacité et une sécurité comparables chez les adolescents et les adultes a été démontrée dans 6 études en double aveugle, comprenant les 5 études mentionnées ci-dessus et une étude supplémentaire utilisant une dose de traitement de fond plus élevée de 200/6 microgrammes, deux inhalations deux fois par jour. Ces évaluations sont basées sur un total de 14385 patients asthmatiques dont 1847 étaient des adolescents. Le nombre de patients adolescents prenant plus de 8 inhalations de budésonide/formotérol sur au moins un jour dans le cadre d’un traitement de fond et pour soulager les symptômes était limité, et un tel usage était rare.
Deux études cliniques de 12 mois ont évalué l’effet sur la fonction ventilatoire et sur la survenue d’exacerbations (définies dans les études comme les épisodes de corticothérapie orale et/ou d’antibiothérapie, et/ou d'hospitalisations) chez des patients présentant une BPCO modérée à sévère. Le critère d’inclusion pour les 2 études était un VEMS pré-bronchodilatateur < 50% de la valeur théorique. La valeur médiane du VEMS pré-bronchodilatateur à l’inclusion était de 42% de la valeur théorique.
Le taux d’exacerbations (telles que définies précédemment) pendant l’année était significativement réduit dans le groupe traité par budésonide/formotérol par rapport aux groupes recevant formotérol seul ou placebo (taux moyen pendant l’année 1,4 par rapport à 1,8-1,9 dans les groupes placebo et formotérol seul respectivement).
Le nombre moyen de jours sous corticoïdes oraux par patient au cours des 12 mois était légèrement réduit dans le groupe budésonide/formotérol (7-8 jours/patients/an par rapport à, respectivement 11-12 et 9-12 jours dans les groupes placebo et formotérol).
En ce qui concerne les paramètres de la fonction ventilatoire tels que le VEMS, il n’a pas été mis en évidence d’effet supérieur dans le groupe budésonide/formotérol par rapport au groupe recevant formotérol seul.
La bioéquivalence entre l’association fixe de budésonide et formotérol et les principes actifs administrés isolément par le même dispositif, a été établie en termes d’exposition systémique. Néanmoins, la diminution du cortisol plasmatique a été légèrement plus importante avec l’association fixe qu’avec chacun des produits isolément. Cette observation n’est pas considérée comme prédictive d’une différence en termes de tolérance clinique. Il n’a pas été mis en évidence d’interaction pharmacocinétique entre le budésonide et le formotérol.
Au cours des essais, les paramètres pharmacocinétiques mesurés après l'administration séparée de budésonide et de formotérol ou des deux principes actifs associés dans l’association fixe, étaient comparables. Pour le budésonide, l’aire sous la courbe est légèrement supérieure, l'absorption plus rapide et la concentration plasmatique maximale plus élevée après l'administration de l'association fixe. Pour le formotérol, la concentration plasmatique maximale était similaire après l'administration de l'association fixe.
Le budésonide inhalé est rapidement absorbé et la concentration plasmatique maximale est obtenue 30 minutes après inhalation. Le dépôt pulmonaire du budésonide après inhalation par le dispositif inhalateur se situe en moyenne entre 32% et 44% de la dose délivrée. La biodisponibilité systémique est d'environ 49% de la dose délivrée.
Le dépôt pulmonaire mesurée chez des enfants de 6 à 16 ans est superposable à celui observé chez les adultes pour des doses administrées du même ordre, le passage systémique qui en résulte n’a pas été déterminé.
Le formotérol inhalé est rapidement absorbé et la concentration plasmatique maximale est atteinte 10 minutes après l'inhalation. Le dépôt pulmonaire du formotérol après inhalation avec le dispositif inhalateur se situe en moyenne entre 28% et 49% de la dose délivrée. La biodisponibilité systémique est d'environ 61% de la dose délivrée.
La liaison aux protéines plasmatiques est d'environ 50% pour le formotérol et 90% pour le budésonide. Le volume de distribution est d'environ 4 l/kg pour le formotérol et 3 l/kg pour le budésonide. Le formotérol est métabolisé par conjugaison (formation de métabolites actifs O-déméthylés et de métabolites déformylés, qui sont essentiellement retrouvés sous forme de conjugués inactifs). Le budésonide subit une métabolisation importante (environ 90%) en composé d’action glucocorticoïde réduite par effet de premier passage hépatique. L'activité glucocorticoïde des métabolites les plus importants, 6 bêta-hydroxy-budésonide et 16 alpha-hydroxy-prednisolone, est de moins de 1% de celle du budésonide. Il n’y a pas d’éléments en faveur d’interactions métaboliques ou de déplacement des liaisons aux protéines plasmatiques entre le formotérol et le budésonide.
Le formotérol est essentiellement métabolisé par voie hépatique avant élimination urinaire. Après inhalation, 8 à 13% de la dose délivrée de formotérol est excrétée dans les urines sous forme inchangée. La clairance plasmatique du formotérol est élevée (environ 1,4 l/min), et sa demi-vie d'élimination tardive est en moyenne de 17 heures.
Le budésonide est métabolisé principalement par l’isoenzyme CYP3A4. Les métabolites du budésonide sont éliminés dans les urines en partie sous forme conjuguée. Le budésonide est retrouvé en quantité négligeable sous forme inchangée. La clairance plasmatique du budésonide est élevée (environ 1,2 l/min) et la demi-vie d'élimination plasmatique après administration IV est en moyenne de 4 heures.
Les paramètres pharmacocinétiques du formotérol et du budésonide ne sont pas établis chez les patients insuffisants rénaux. Les expositions systémiques au budésonide et au formotérol peuvent être augmentées en cas d’insuffisance hépatique.
L’exposition systémique au budésonide et au formotérol est corrélée de façon linéaire à la dose administrée.
Chez l’animal, la toxicité du budésonide et du formotérol administrés séparément ou en association, est liée à une exacerbation de l’effet pharmacologique.
Des malformations ont été observées au cours des études de reproduction menées chez l’animal, avec les glucocorticoïdes tels que le budésonide (fente palatine, malformations squelettiques).
Toutefois, ces résultats expérimentaux observés chez l’animal ne sont pas extrapolables à l’homme aux doses recommandées.
Les études de reproduction menées avec le formotérol chez l’animal, ont mis en évidence une tendance à la réduction de la fertilité du rat mâle lorsque l’exposition systémique était élevée.
Des défauts d’implantation, une diminution du taux de survie post-natale précoce ainsi qu’une diminution du poids de naissance ont également été observés lorsque les expositions systémiques étaient très supérieures à celles observées en clinique humaine. Ces résultats expérimentaux observés chez l’animal ne sont pas extrapolables à l’homme.
Sans objet.
Sans objet.
2 ans.
Ce médicament ne nécessite pas de conditions particulières de stockage.
Tout médicament non-utilisé ou déchet doit être éliminé conformément à la réglementation en vigueur.
ASTRAZENECA
Tour Carpe Diem
31 Place des Corolles
92400 Courbevoie
FRANCE
Sans objet
Novembre 2017 [SYMB100-200 MLC 1117.1]
Sans objet
Sans objet
Liste I
Dernière mise à jour de cette page : 16 septembre 2024.

Pour tout événement indésirable, réclamation relative à la qualité du produit ou demande d'informations médicales, utilisez le lien : www.contactazmedical.astrazeneca.com
Activity ID: XE-143 / Date expiration: Oct 2026
![]() Adresse
Adresse
![]() Téléphone
Téléphone
Revue MAF
Revue OST
Actualités
Rubriques spécialités
Webinaires
Espaces labos